В НИИ кардиологии и внутренних болезней провели операцию по пересадке донорского сердца
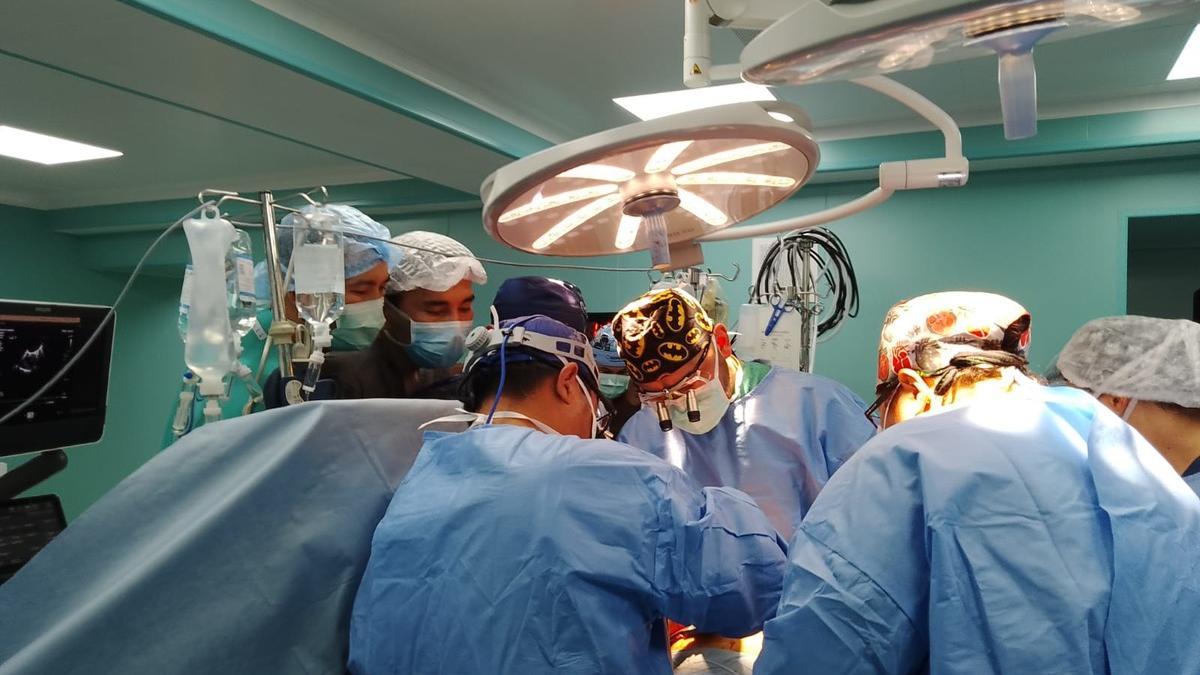
Уникальная операция прошла в НИИ кардиологии и внутренних болезней в Алматы. Кардиохирурги провели первую операцию по пересадке донорского сердца в южной столице. Подробнее об историческом событии в области кардиохирургии читайте в материале корреспондента NUR.KZ.
Пересадка сердца – это сложнейшая операция, сопровождающаяся огромными рисками, и которую ранее в Казахстане делали только в Национальном кардиохирургическом центре в Астане. Всего по стране 147 пациентов стоят в очереди за трансплантацией сердца, в Алматы – 16. Самое печальное, что 70 процентов людей в год не дожидаются своего донора и умирают.
Врачи отмечают, что по смертности заболевания сердца среди казахстанцев занимают 4-е место. Поэтому совершенствование практических навыков кардиохирургов НИИ в проведении столь сложной операции, как пересадка сердца – событие республиканского масштаба.
Операция, которая была проведена под руководством ведущего кардиохирурга страны Юрия Пя и команды Национального научного центра кардиохирургии, длилась более 6 часов. По словам председателя правления НИИ кардиологии и внутренних болезней Марата Пашимова, создание правовой и законодательной базы по донорству органов, наличие кадрового, интеллектуального, научного и ресурсного потенциала, создание хорошей материально-технической базы позволяют сегодня проводить операции по пересадке органов в медицинских центрах страны и потенциал НИИ дает возможность проводить сложные операции, в том числе трансплантацию сердца.

«Донором органов стала 53-летняя жительница Алматы, которая перенесла повторный ишемический инсульт, приведший к гибели мозга. Благодаря согласию ее родных в этот день, то есть 13 июля 2023 года, была спасена жизнь 23-летнего юноши с тяжелым заболеванием сердца (клапанная кардиомиопатия), перенесшего в 13-летнем возрасте операцию по замене клапанов сердца по поводу их инфекционного повреждения. Прогрессирование заболевания сердца в таком молодом возрасте привело к тому, что другие операции стали невозможны, а желаемая продолжительность жизни без пересадки сердца была уже не велика», - говорит проводивший операцию доктор Рустем Тулеутаев.
Он отмечает, что трансплантация сердца является самой эффективной терапией сердечной недостаточности в последней стадии.
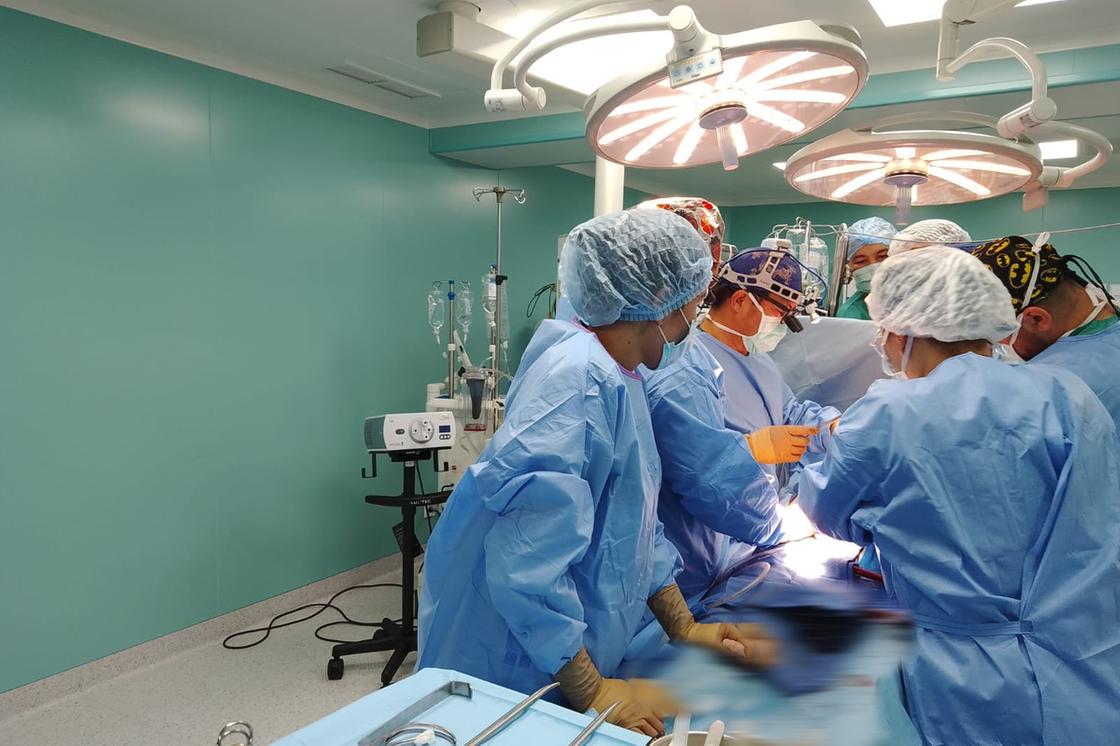
Сейчас, после перенесенной операции, состояние пациента соответствует тяжести перенесенной операции. Динамика стабильная.
«Чувствую себя достаточно хорошо. Сейчас, конечно, не могу оценить своего самочувствия, так как мне еще предстоит реабилитация. Но в целом, ощущения не плохие. На операцию по пересадке сердца согласился с радостью. Благодарю всех, кто дал мне шанс на жизнь, всем врачам, хирургам. Верю, что все будет хорошо», - делится ощущениями 23-летний пациент.
Одной из проблем донорства в Казахстане является недостаточность доноров в стране. Ректор КазНМУ им. С.Асфендиярова Марат Шоранов отмечает, что в целом, в стране около 4 000 больных нуждаются в пересадке органов жизнедеятельности человека, в силу этого, нужно развивать культуру донорства среди граждан. Он надеется, что такие операции, как пересадка сердца, станут рутинным и обыденным процессом для наших врачей. Это поможет спасти больше жизней, считает он.
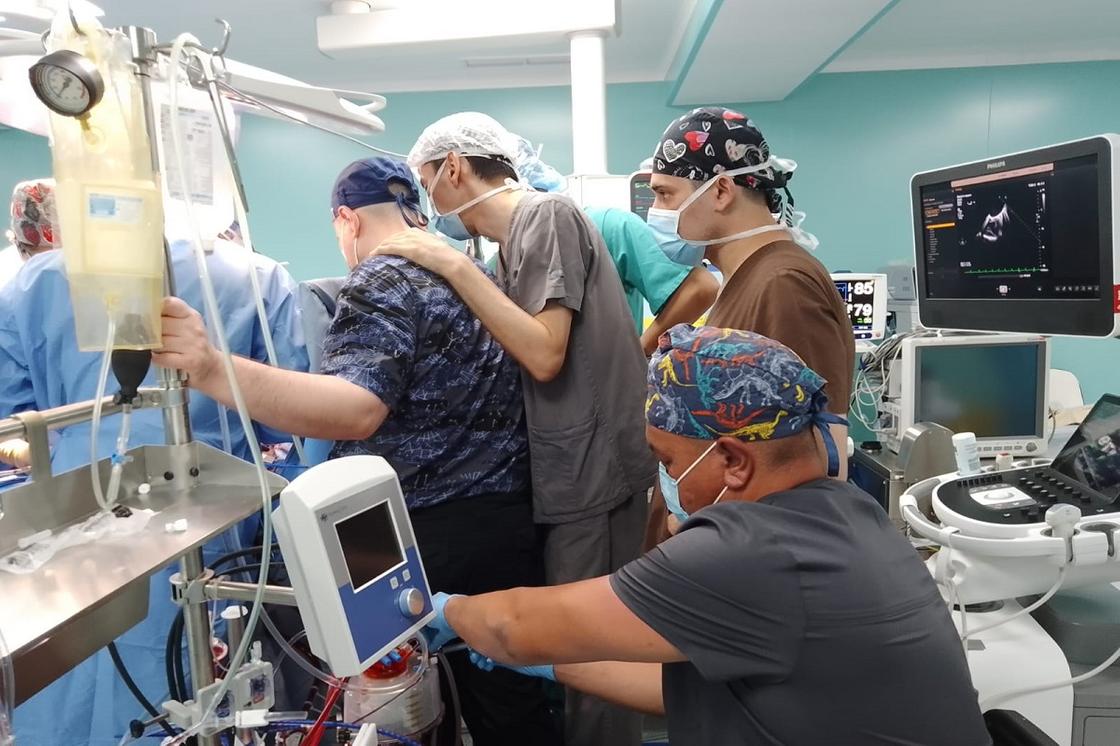
Отбор доноров производится тщательно: сопоставляются все риски, осложнения и возможные последствия. В данном случае выбор на пациента пал не случайно. Заведующая отделением кардиологии Амина Ракишева, которая месяц назад наблюдала за состоянием 23-летнего пациента до трансплантации, рассказала, почему именно ему нужно было пересадить сердце 53-летней женщины.
«Пациенты, которые находятся в листе ожидании на трансплантацию, проходят отбор непосредстенно в нашем отделении. 50 процентов пацентов с сердечной недостаточностью не доживают 5-летний рубеж. Объем левого предсердья у нашего пациента был 1 100 миллилитров при норме 30 миллилитров», - говорит Амина Ракишева.
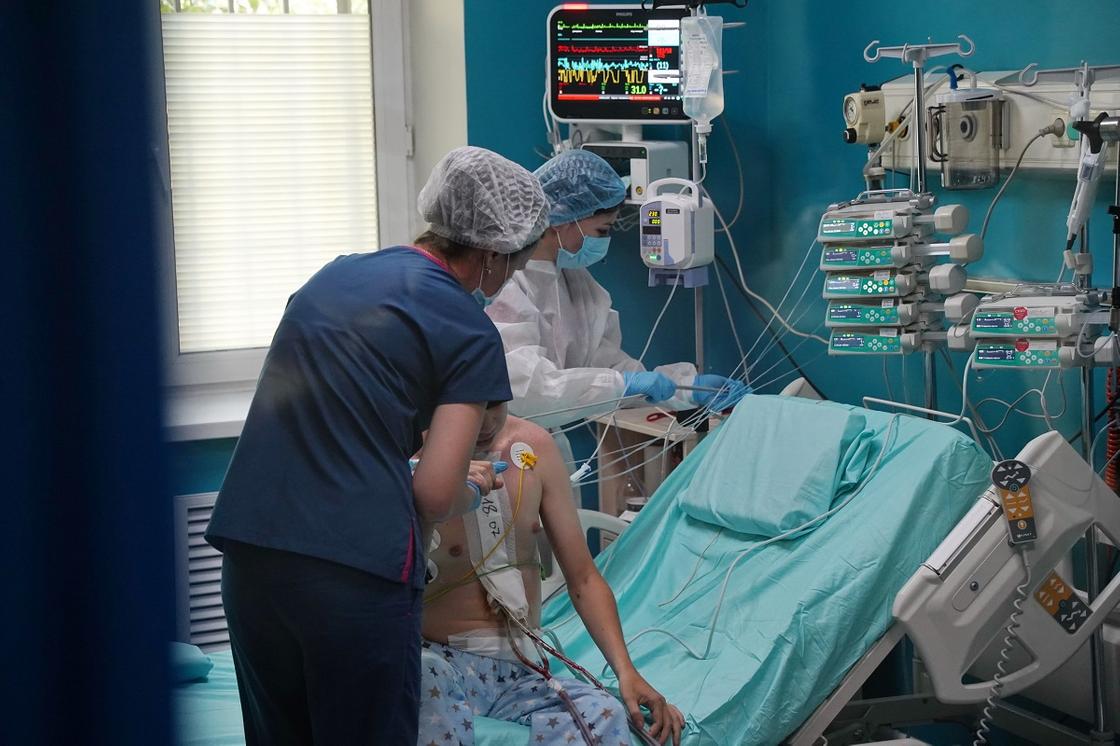
По ее словам, по параметрам совместимости было определено, что риски по данному пациенту минимальные.
«Отбор производится по многим показателям, в том числе по группе крови. Также провели тест на совместимость. Это было совместное решение», - рассказала она.
